Disco de Herniated: perigoso, mas curável
31 Jul 2018
Segundo os pesquisadores diferentes, na idade adulta, o osteochondrosis perturba de 50% a 85% da população mundial, e há uma tendência distinta de "rejuvenescer" esta doença. A razão é simples e óbvia: um estilo de vida sedentário com uma postura incorreta e um espartilho muscular insuficientemente desenvolvido. Por muito tempo, as modificações na espinha podem desenvolver-se imperceptivelmente, mas em um não o momento perfeito uma pessoa incorretamente se compromete a levantar o peso, voltas em uma inclinação de conseguir algo, somente passeios ao longo de um mau caminho por muito tempo - com empurrões inevitáveis e vibração - e logo repentinamente as costas "Tiros"... Muito muitas vezes, um ataque doloroso tão súbito torna-se o primeiro sintoma de um severo e, ai, a complicação muito comum da espinha osteochondrosis - um disco intervertebral herniated.
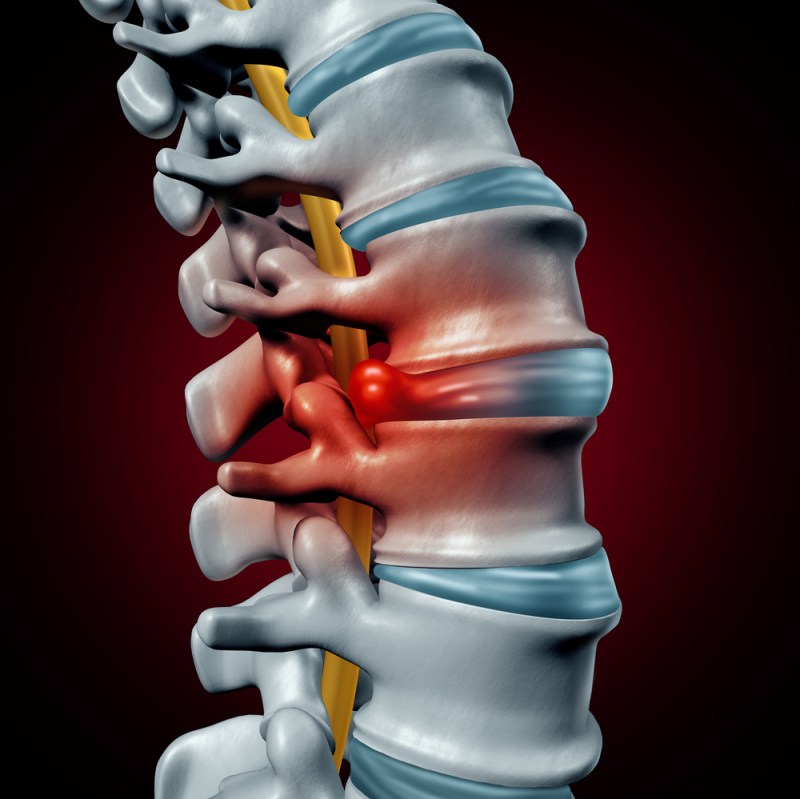
O que acontece aos discos
O disco intervertebral, ao contrário de uma crença regularmente comum, não é de modo nenhum uma "parte" única do tecido cartilaginous, um tanto livremente inserido entre as vértebras. Às vezes pode ouvir sobre a deslocação do disco, que resulta no dano aos nervos, e normalmente é a aparência imaginária da cartilagem inteira do seu lugar: somente insira o disco no lugar - e tudo passará... Ai, não é tão simples.
Cada disco intervertebral compõe-se de 2 partes - um anel fibroso, uma membrana cartilaginous densa, e um núcleo pulpous, um conteúdo de disco parecido a uma geleia. O núcleo serve de um absorvente de choque de cargas verticais e choques, o anel fibroso apoia a forma do disco e serve de uma "dobradiça" na união intervertebral. Quando a carga ao longo da vértebra se comprime, a altura do disco pode diminuir em 1-2 mm, com a distensão espinal ou em paz - aumenta em 3-5 mm. Quando se move, há uma modificação constante na forma e o tamanho dos discos - protrusões normais, fisiológicas com flexão e extensão da espinha, não ficando sobreposto ao canal espinal e não apertando nervos.
Contudo, com idade, a condição das modificações de tecidos de disco: o núcleo fica mais denso, a concha é menos elástica, propensa a estalo e formação de pacote abaixo da carga, e volta pior à forma original depois de modificar a carga. Neste caso, a sessão prolongada sem movimento contribui para o achatamento dos discos: o espartilho muscular neste caso relaxa-se, e o peso do nosso corpo gradualmente aperta a espinha. Se se sentar todo o tempo com um apartamento ideal, costas diretas, é mais fácil evitar consequências perigosas, mas quem entre nós é capaz de sentar-se para horas no fim, "como uma conta que engole"? E no fim de tudo, qualquer desequilíbrio da postura imediatamente cria uma carga desigual dos discos intervertebrais, começam a encolher-se em um lugar, no outro - para sobressair mais... Se esta condição se fixar - uma pequena protuberância aparece no disco, dirigido em direção à menor parte de carga. Normalmente sai para trás ou ligeiramente ao lado - porque em um estado relaxado nos sentamos, ligeiramente inclinação para a frente e o lado dianteiro dos trabalhos de discos na compressão. E atrás, atrás das vértebras, somente temos um canal espinal, ao longo das bordas das quais as espinhas de grandes nervos deixam a corda espinal. Assim, até uma pequena protrusão - a protrusão - do disco intervertebral já cria o risco de danos, acompanhados pela dor e prejudicou funções de nervo.
Protrusão perigosa
Contudo, normalmente uma protrusão de até 3 mm não causa nenhuma sensação dolorosa, uma pessoa simplesmente pode não notá-lo, tal modificação em forma do disco só descobre-se quando a espinha se examina. Mas a seguinte etapa do desenvolvimento de uma hérnia - intrusão ou prolapso do disco - é a ruptura do anel fibroso com o lançamento dos conteúdos principais no canal espinal. O prolapso pode ser parcial - quando o núcleo estende não mais do que 10 mm - ou cheio, quando a protrusão é 10-16 mm, e o anel fibroso destrói-se. Já com o prolapso parcial, a dor enfadonha, moderada nas costas começa, e com a dor completa fica forte, impede para viver e trabalhar normalmente. A etapa última do desenvolvimento de hérnia é sequestro, com os conteúdos do núcleo que se separa de permanecer do disco e cai no canal espinal, onde pode mover-se relativamente livremente, apertando as raízes dos nervos espinais e causando a dor excruciante, bem como paresis ou a paralisia das extremidades.
Muitas vezes (em 90% de casos) a hérnia forma-se na espinha lombar. Isto é devido a que é a parte mais baixa da região lombar e a união com o sacro que tomam as maiores cargas - e andando, e levantando o peso, e inclinando-se ou virando. Muito menos muitas vezes - em 8% de casos - a hérnia intervertebral forma-se na região cervical e quedas de só 2% no departamento torácico. A hérnia na região torácica informa uma dor permanente imediatamente, especialmente na posição de sessão mais familiar. A hérnia na região cervical pode manifestar-se por dores de cabeça, saltos inesperados em pressão de sangue, vertigem, dor nas mãos ou ombros, torpor nos dedos. Mas o quadro mais típico associa-se com a protrusão na região lombar. Não demasiada dor nas costas mais baixas, que surgiram depois de um movimento desajeitado, uma subida à gravidade, etc., poucas preocupações, apesar de que algo "triturou" nas costas. Então dentro de um dia, dor e extensão de fraqueza ao longo da perna, menos muitas vezes ambos. Dependendo do ponto da protrusão, o torpor e a perda da sensação podem observar-se. Os ataques da dor tanto nas costas como na perna repetem-se constantemente, intensificando-se com movimentos, especialmente os associados com a tensão dos músculos das costas e abdome - tossidela, espirro, tensão no banheiro, etc.
A posição mais correta em tais casos - estando (base de cama estrita), preferivelmente nas costas, com pernas ligeiramente levantadas: pode pôr um travesseiro, manta dobrada. E é necessário chamar um doutor para determinar a causa exata da dor.
Como encontrar e como tratar?
Para determinar exatamente a posição e o tamanho da hérnia sem exame especial, cada um não pode fazer sem: consulta de um cirurgião, um neurologista, uma radiografia da espinha; se possível, tem de fazer uma visualização de ressonância magnética (MRI) da área afetada e a coluna vertebral inteira. Um exame tão abrangente permite-lhe excluir a possibilidade do dano neural e a aparência da dor por várias razões - por exemplo, por causa de radiculitis, crescimentos ósseos nas vértebras, a deslocação das vértebras, etc. A exatidão do diagnóstico no tratamento da hérnia intervertebral é muito importante, porque o erro pode levar a tais complicações como a paralisia dos membros inferiores e prejudicou funções dos órgãos pélvicos.
No pequeno (até 5 mm de vértebras lombares) protrusões é o tratamento de cliente externo bastante possível com o uso de exercícios de fisioterapia e os procedimentos da tração espinal. Nas primeiras etapas, quando o anel fibroso ainda não se destruiu, o desenvolvimento da hérnia pode parar-se e até inverter-se, o corpo tem a oportunidade para o auto-tratamento. Mas maior o tamanho da hérnia - o mais difícil que deve fazer, mais difícil será o tratamento, e em caso de um grande prolapso e especialmente isolar, a hérnia do paciente tem de colocar-se em um hospital. Se os sintomas da compressão da corda espinal se desenvolverem, uma operação imediata deve retirar a hérnia!
Em 90% de casos a hérnia forma-se na espinha lombar
Contudo, na maioria dos casos, o tratamento começa com a eliminação do sintoma mais perturbador - dor, que pode fazer a vida do paciente insuportável. Além disso, uma tarefa importante é retirar a inflamação que aparece em resposta à ferida, bem como melhore a nutrição e o fornecimento de sangue a tecidos danificados. Normalmente, em primeiro lugar, NSAIDs - diclofenac, ibuprofen, indomethacin, etc., prescrevem-se, dentro e fora. Ao mesmo tempo, vários unguentos antiinflamatórios e analgésicos, os géis, etc. sozinhos não se aplicam - só na combinação com pastilhas ou injeções. Outra característica do uso do externo significa com a hérnia intervertebral - devem aplicar-se cuidadosamente, sem tentar massagear o lugar dolorido. Com a dor grave, o bloqueio com soluções de novocaine, lidocaine e assim por diante pode prescrever-se. Para melhorar a nutrição e o fornecimento de sangue, reduza a inflamação e acelere a recuperação, pentoxifylline e Actovegin pode prescrever-se. Além disso, com a redução da dor (no período subagudo), os electrophoresis e phonophoresis com várias drogas, magnetotherapy, etc. prescrevem-se.
Aproximadamente um mês depois do começo do tratamento de hérnia, um período de recuperação pode começar. A dosagem de reduções de medicina, mais atenção presta-se a fisioterapia, massagem terapêutica, complexos de ginástica especiais. Durante este período, a dor normalmente passa completamente, mas isto não significa que a doença pode esquecer-se. O período de recuperação toma até seis meses, e se o paciente violar as prescrições médicas, a hérnia pode "voltar" bem. Portanto a recomendação geral de convalescentes é: não se sente para longos períodos sem movimento, não durma em camas demasiado suaves, corroídas e colchões, proteja as suas costas de torcer movimentos e levantar o peso. Em geral, qualquer carga física neste período é melhor para executar usando um espartilho suave especial, fixando o cinto, e com a hérnia de pescoço - um colarinho de fixação suave. Se houver tal na sua farmácia - não esquecem de oferecer-lhes a pacientes que adquirem fundos da dor nas costas.

 Carreta
Carreta